Unnlatelse av å trives
En historie om kraften til det diagnostiske språket og informert beslutningstaking i håndtering av kompleks og sjelden sykdom
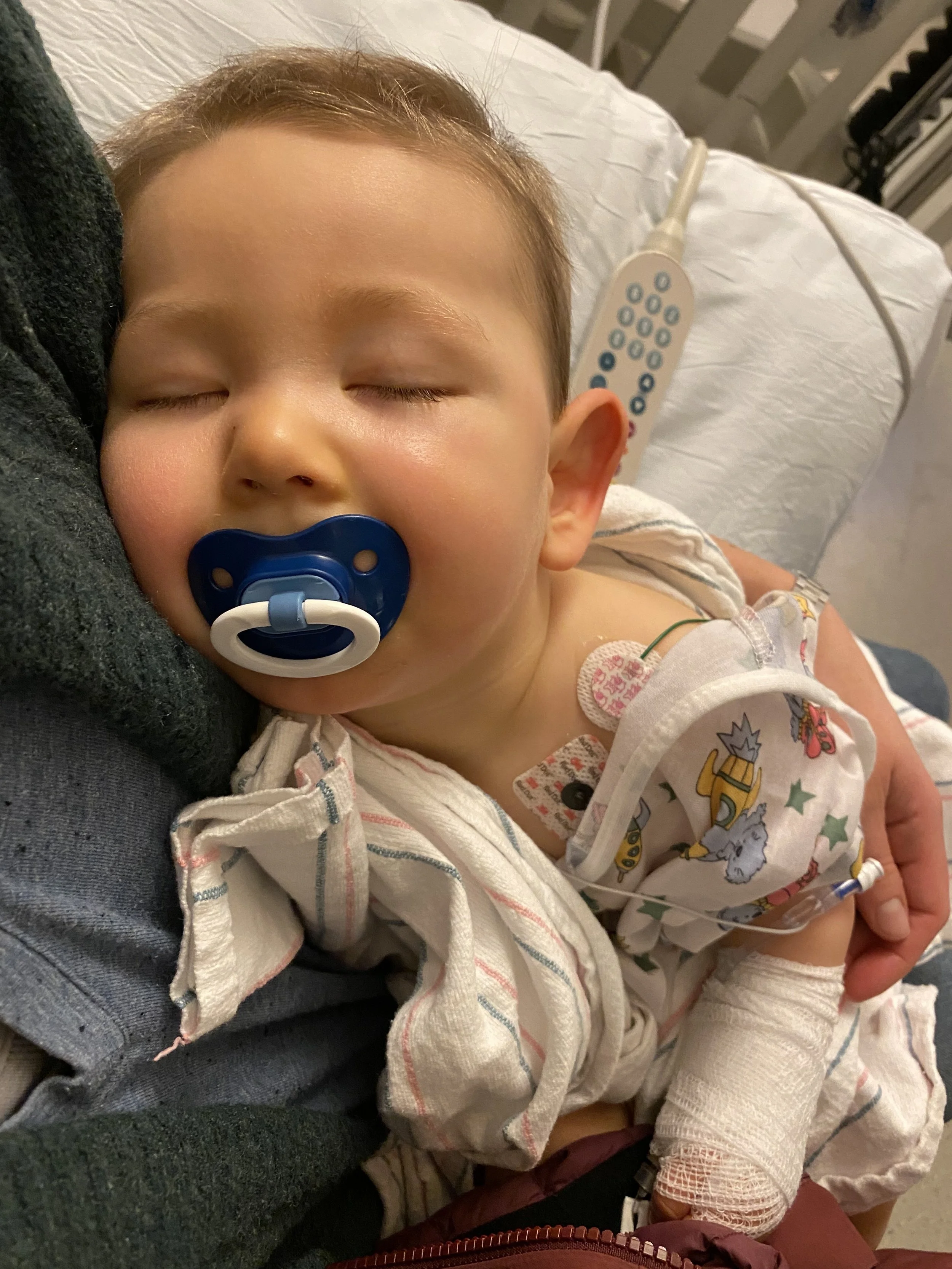
Aldens første bursdag (før operasjonen)
av Laura Will
Jeg kan huske det solfylte klasserommet med hvite vegger, på den øvre vestsiden av New York City, hvor jeg først hørte det medisinske uttrykket «Failure to thrive». Jeg var student og jobbet mot en mastergrad i sykepleie, og gjennomgikk diagnostiske kriterier for ulike gastrointestinale tilstander. Unnlatelse av å trives: manglende evne til å dekke ernæringsbehov på grunn av dårlig inntak, metabolske problemer eller andre underliggende forhold. Jeg husker professoren stoppet opp, etter å ha definert "manglende å trives" og dens potensielle årsaker, for å si noe sånt som: "For en fryktelig navngitt diagnose." Denne direkte kommentaren har blitt hos meg. Både etiketten til en diagnose og språket til en kliniker har makt i pasienten.
Da jeg kom inn i arbeidsstyrken som kliniker for palliativ alderdom, fant jeg noen ganger at jeg dokumenterte denne diagnosen på mine mest komplekse og skrøpelige pasienter; men jeg passet på å ikke bruke ordene «unnlatelse av å trives» med en pasient eller omsorgsperson. Å ikke trives innebærer så mye mer enn den upassende vektøkningen (eller vekttapet) det er ment å beskrive. Jeg ble godt øvd på et gjennomtenkt språk rundt denne vanskelige diagnosen, samtidig som jeg satte pris på alt den fanget. Mine eldre pasienter som ikke trives, så ut til å gjøre nettopp det. Deres generelle tretthet og skrøpelighet antydet ofte mer enn bare et ernæringsproblem. I klær som hang for løst, var disse pasientene, svake og avtagende, fantomer av deres tidligere jeg.
Så ble jeg mor til et medisinsk komplekst barn; og vekten hans ble flatlinet ved ti måneders alder. Han veide 17 pund hver gang han ble veid, måned etter måned. Hver ny spesialist satte ham på babyvekten; og han lå der og så opp på meg og veide 17 kilo. Til tross for mine timer med daglig hengivenhet for å prøve å mate ham, gjorde hans underliggende nevrologiske tilstand det å svelge for vanskelig å koordinere effektivt. Det å ikke trives ble lagt til mitt barns voksende liste over diagnoser; og det føltes riktig for oss begge.
"Dette er hva palliativ omsorg gjør best: beslutningstaking der livskvaliteten er sann nord."
Jeg var takknemlig for å vite at vi hadde alternativer. Vår sønns rehabiliteringslege foreslo at vi skulle vurdere å sette inn et gastronomirør (g-rør) kirurgisk, slik at mat og vann kunne leveres til magen hans uten å være avhengig av oral mating. Til tross for hans dårlige ernæringsstatus og min kliniske trening, var jeg usikker på hva som var best for barnet mitt. I tillegg, med nesten alle medisinske inngrep, er det iboende risiko og lidelse. Så jeg tok kontakt med pediatrisk palliativ omsorgsteam og vi hadde en minneverdig samtale rundt denne avgjørelsen. Det var merkelig gledelig. Vi sentrerte samtalen rundt hans velvære, og vi diskuterte familieverdier, min sønns ukjente utviklingspotensial og hvordan måltidene kan se ut fremover. Det er dette palliasjon gjør best: beslutningstaking der livskvaliteten er sann nord.
Etter operasjonen (morfinkoser)
Med alt vi hadde lært og prioritert, bestemte vi oss for å gå videre med g-rørkirurgi. Jeg måtte omformulere forventningene mine til hvordan barnet mitt ville nyte familiemiddager. Jeg måtte gi slipp på konseptet om at jeg kunne gjøre dette alene. Omtrent to uker senere bar jeg ham inn på operasjonsstuen i håp om at dette var den riktige avgjørelsen, og så hans 17 kilo tunge kropp bli slapp av anestesi. Jeg holdt ham mens han våknet, forvirret og skrikende av postoperativ smerte. Sykepleieren prøvde å trøste ham med en binky dyppet i sukkervann; men til slutt fikk han IV morfin og ble nok en gang slapp i armene mine. Det var forferdelig; og likevel hadde jeg vært så forberedt, så mye som mulig, for dette gjennom prosessen med beslutninger om informert samtykke med palliativ omsorg og kirurgiske team. Trettiseks timer senere ble vi utskrevet hjem med slanger, formel og instruksjoner om postkirurgisk behandling. Det var januar 2021.
Sjelden i medisinen kan vi se tilbake på én behandlingsavgjørelse, og se ensidig gode utfall. Min nå smårolling har gått jevnt opp i vekt fra mindre enn første persentil til nesten tiende persentil på vekstkurven. Med formelmaten sakte pumpende inn i magen hans, leker han med den purerte maten til familiens måltider uten noe press for å prestere. Det er moro for alle, og fører rutinemessig til ekstra mye klesvask. Når det er sagt, kaster han opp rutinemessig på grunn av refluks og innsettingsstedet for g-rørstomi får av og til utslett og er alltid følsom for berøring; dette var kjente risikoer. Han ser ukomfortabel ut og gråter av og til når vi rengjør den raskt to ganger om dagen. Vi gjør det vi kan for å dempe denne pågående smerten.
Alden på skolen, oktober 2022
For en uke siden, i oktober 2022, henvendte sønnens gastroenterologiske lege seg tilfeldig til meg på slutten av vår siste rutineavtale og sa: «Jeg tar offisielt «Ikke trives» av diagnoselisten hans.» Til min overraskelse falt en diagnostisk byrde som jeg ikke var klar over at jeg fortsatt holdt på til slutt. Det hadde gått nesten nøyaktig to år siden sønnen min første gang veide 17 kilo. På den tiden har sønnen min og jeg kjempet mot fiasko. Vi har lært å overleve; og vi har renovert definisjonene av hva det er å trives. Vi trives nå innenfor rammen av våre betingelser - han som et medisinsk komplekst barn, og meg som hans mor.
Som pasienter og klinikere er det makt i en diagnose, i språket vi bruker, og i den informerte beslutningsprosessen. Vi må diskutere nyansene ved en diagnose og risikoen for nytte og risiko for skade ved enhver behandling. Samtalen skal inkludere pasientens og familiens verdier og forventningene til livskvalitet. Dette er det beste vi kan gjøre ved hver eneste sving i behandlingsodysséen for sjeldne og komplekse sykdommer.
Unnlatelse av å trives
skrevet rett etter kirurgisk konsultasjon
En stund nå har vi lagt merke til
blekkprikkene som legene sporer
flatt fôr
Tross alt
meskingen og blandingen
siling og øsing
av hver forsterket kulinarisk kreasjon
selv med et team av spesialister
tusenvis av amminger
og titusenvis av skjeer
til tross for alle de vellykkede svelgene,
vi er her
for en kirurgisk konsultasjon
vurderer vekten av deg
som horisontale svarte prikker
føre videre, men ikke oppover.
Vi overlever.
I tillegg til å være mor, kone, datter, søster og mer, er Laura Will også et viktig medlem av Know Rare-teamet, og hjelper og leder gjennomgangen av informasjon om inkludering og eksklusjon av kliniske studier for å støtte våre pasientadvokater og deres samtaler med pasienter som spør om kliniske studier.